Bs Phạm Thị Ny Na - Khoa Nội thận nội tiết
Định nghĩa:
Đái tháo nhạt là sự bài xuất một số lượng lớn nước tiểu tỉ trọng thấp, thường biểu hiện với tiểu nhiều và khát nước. Lượng nước tiểu lớn, vượt quá 50-60 ml/kg/ngày, cần phân biệt với tần suất đi tiểu tăng nhưng lượng nước tiểu ít và lượng nước tiểu nhiều đẳng trương hoặc ưu trương, hai biểu hiện này có ý nghĩa lâm sàng khác nhau.
Bệnh học:
5 cơ chế sinh lý bệnh cần được xem xét trong chẩn đoán phân biệt bệnh đái tháo nhạt.
1. Đái tháo nhạt trung ương: là do vùng hạ đồi - tuyến yên sau không thể tiết ra vasopressin để đáp ứng với tình trạng tăng độ thẩm thấu. Không có sự cô đặc dịch lọc cầu thận diễn ra trong ống góp, và do đó, một lượng lớn nước tiểu nhược trương được bài tiết. Điều này dẫn đến sự tăng thứ cấp độ thẩm thấu huyết thanh, gây kích thích khát và uống nhiều. Nồng độ vasopressin trong huyết tương không đo được hoặc thấp không tương xứng với độ thẩm thấu huyết tương.
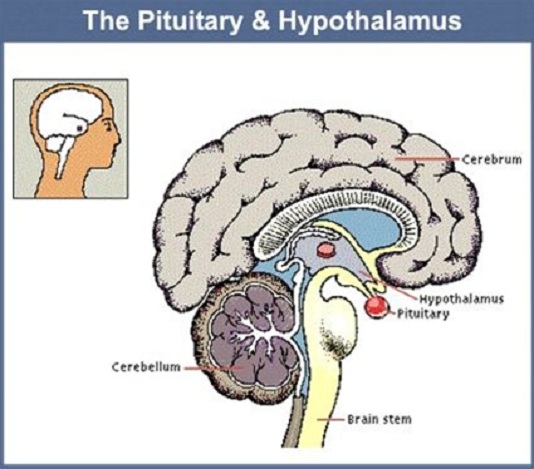
2. Đái tháo nhạt do thận: do thận mất chức năng bình thường để có thể đáp ứng với vasopressin. Cũng như ở bệnh nhân đái tháo nhạt dưới đồi (trung ương), dịch lọc cầu thận vào ống góp được bài tiết dưới dạng một lượng lớn nước tiểu nhược trương. Độ thẩm thấu huyết tương tăng kích thích khát gây uống nhiều. Tuy nhiên, không giống như bệnh nhân đái tháo nhạt trung ương, trong trường hợp này, nồng độ vasopressin trong huyết tương cao hoặc tương ứng với độ thẩm thấu huyết tương.
3. Bệnh đái tháo nhạt thai kỳ: là một tình trạng hiếm gặp, gây ra bởi sự tăng nồng độ cao và hoạt động của cystine aminopeptidase nhau thai (oxytocinase hoặc vasopressinase) trong thai kỳ. Sự phá hủy nhanh chóng vasopressin dẫn đến đái tháo nhạt với đa niệu và kích thích khát thứ phát dẫn đến uống nhiều. Do vasopressinase trong tuần hoàn, vì vậy nồng độ vasopressin huyết tương thường không thể đo được.
4. Uống nhiều tiên phát: là một rối loạn của việc uống nước quá nhiều hơn so với tiết vasopressin hoặc hoạt động của nó. Uống quá nhiều sẽ làm giảm sự thẩm thấu huyết tương, giảm nhẹ sự tiết của vasopressin. Trong trường hợp không có hoạt động vasopressin trên thận, nước tiểu không được cô đặc, và một lượng lớn nước tiểu nhược trương được bài tiết. Lượng vasopressin trong huyết tương không thể đo được hoặc thấp nhưng tương xứng với độ thẩm thấu huyết tương thấp.
5. Rối loạn chức năng receptor thẩm thấu: là một biến thể của bệnh đái tháo nhạt trung ương, trong đó thùy sau tuyến yên bình thường, nhưng các tế bào cảm thụ thẩm thấu ở vùng dưới đồi trước bị tổn thương. Bởi vì các tế bào osmoreceptor cần thiết cho sự kích thích bài tiết vasopressin, vì vậy trong bệnh cảnh này, bệnh nhân biểu hiện đa niệu. Tuy nhiên, do các tế bào osmoreceptor cũng kiểm soát cơn khát, nên khi thiếu các tế bào này, bệnh nhân không có biểu hiện khát nước, uống nhiều. Kết quả là nồng độ natri huyết thanh tăng và độ thẩm thấu huyết tương cao. Vì vậy, rối loạn này còn được gọi là tăng natri máu thiết yếu, không có khát nước, để ghi nhận sự thiếu triệu chứng khát ở hầu hết các bệnh nhân bị ảnh hưởng.
Mặc dù các cơ chế sinh bệnh cho từng rối loạn này là khác nhau, nhưng bệnh nhân trong bốn loại đầu tiên thường biểu hiện đa niệu và uống nhiều, và mức natri huyết thanh thường bình thường vì cơ chế khát nguyên vẹn đủ nhạy cảm để duy trì cân bằng nước trong ba rối loạn đầu tiên và thận bình thường có đủ khả năng bài tiết lượng nước dư thừa trong loại thứ tư. Loại thứ năm của rối loạn chức năng osmoreceptor là ngoại lệ, do khiếm khuyết cảm giác khát dẫn đến tăng natri máu.
Triệu chứng lâm sàng:

Đái tháo nhạt trung ương: Sự xuất hiện đột ngột của tiểu nhiều nước tiểu nhược trương sau khi phẫu thuật xuyên sọ trong vùng dưới đồi hoặc sau chấn thương đầu có vỡ xương nền sọ và tổn thương vùng dưới đồi gợi ý chẩn đoán bệnh đái tháo nhạt trung ương. Trong những trường hợp này, nếu bệnh nhân bất tỉnh và không thể nhận ra cơn khát, tăng natri máu là một chỉ điểm gợi ý. Tuy nhiên, ngay cả ở những bệnh nhân có tiến triển âm thầm của bệnh hoặc ở bệnh nhân đái tháo nhạt trung ương vô căn, khởi phát tiều nhiều thường khá đột ngột và xảy ra trong vài ngày hoặc vài tuần. Hầu hết bệnh nhân không nhận thấy tiểu nhiều cho đến khi lượng nước tiểu vượt quá 4 L/ngày, và thể tích nước tiểu không vượt quá 4L/ngày cho đến khi khả năng cô đặc nước tiểu bị hạn chế nặng và vasopressin huyết tương gần như vắng mặt. Chỉ có 10 - 15% số lượng tế bào thần kinh nhận cảm vasopressine bình thường ở vùng dưới đồi là đủ để duy trì lượng nước tiểu không triệu chứng, nhưng sự mất thêm chỉ một số lượng nhỏ các tế bào thần kinh này làm tăng nhanh lượng nước tiểu và đa niệu có triệu chứng. Lượng nước tiểu hiếm khi vượt quá lượng dịch pha loãng được chuyển đến ống góp (≈18 đến 24 L ở người); trong nhiều trường hợp, khối lượng nước tiểu ít hơn đáng kể bởi vì bệnh nhân tự hạn chế lượng nước uống, điều này gây ra giảm nhẹ số lượng và tăng tái hấp thu nước ở ống lượng gần. Bệnh nhân thường biểu hiện với thích các loại nước lạnh, có hiệu quả trong việc làm dịu cơn khát. Khát và tiểu nhiều kéo dài qua đêm, làm bệnh nhân mất ngủ. Bệnh nhân đái tháo nhạt một phần trung ương có khả năng tiết ra vasopressin ít, nhưng sự bài tiết này bị suy giảm rõ rệt ở mức độ thẩm thấu huyết tương bình thường. Do đó, những bệnh nhân này thường có triệu chứng và lượng nước tiểu tương tự như bệnh nhân bị đái tháo nhạt hoàn toàn ở trung ương. Bởi vì hầu hết bệnh nhân bị đái tháo nhạt trung ương khát và uống nước nhiều tương ứng với lượng nước tiểu. Nồng độ natri trong huyết thanh có thể ở mức bình thường cao, trong khi nồng độ urê trong máu có thể ở mức thấp so với thể tích nước tiểu lớn. Acid uric tương đối cao do giảm lượng vừa phải và thiếu tác dụng của vasopressin đối với các thụ thể V1a trong thận, kích thích sự thanh thải của acid uric. Nồng độ acid uric lớn hơn 5mg/dL có thể phân biệt đái tháo nhạt do uống nhiều nguyên phát.
Rối loạn chức năng receptor thẩm thấu: là một biến thể của bệnh đái tháo nhạt trung ương. Các quan sát sinh lý chứng minh rằng khi bệnh nhân bị đái tháo nhạt, sự gia tăng độ thẩm thấu huyết tương không làm tiết vasopressin hay tạo cảm giác khát. Tuy nhiên, vasopressin vẫn được tổng hợp bởi vùng dưới đồi và được lưu trữ ở tuyến yên sau, bởi vì sự kích thích các baroreceptor do giảm thể tích tuần hoàn hoặc hạ huyết áp dẫn đến sự bài tiết nhanh chóng vasopressin; thận đáp ứng với sự giải phóng vasopressin bởi sự kích thích thụ thể nhận cảm thể tích gây ra sự cô đặc nước tiểu. Bởi vì bệnh nhân không có cảm giác khát, bị mất nước mạn tính, vì vậy thường có nồng độ natri huyết thanh tăng rõ rệt. Tuy nhiên, đó là sự giảm thể tích do mất nước, không phải là độ thẩm thấu tăng lên, mà cuối cùng kích thích sự bài tiết của vasopressin. Thể tích nước tiểu phụ thuộc vào mức độ tiết ra vasopressin đáp ứng với mất nước. Các tổn thương gây ra rối loạn chức năng osmoreceptor tương tự như các tổn thương có thể gây ra đái tháo nhạt trung ương, nhưng ngược lại với bệnh đái tháo nhạt trung ương, những tổn thương này thường xuất hiện nhiều hơn ở vùng dưới đồi, tương ứng với vị trí của các tế bào osmoreceptor vùng dưới đồi trước. Một tổn thương đáng chú ý của rối loạn này là bệnh phình động mạch thông trước, đặc biệt là sau khi phẫu thuật phình động mạch. Bệnh đái tháo nhạt trung ương có thể di truyền trên nhiễm sắc thể thường, mang tính trội thường được đặc trưng bởi thời kỳ sơ sinh không triệu chứng và khởi phát muộn ở thời niên thiếu. Hầu hết các khiếm khuyết về di truyền hoặc là trong peptide tín hiệu của tiền prohormone hoặc trong phần neurophysin của prohormone. Các đột biến liên quan đến trình tự vasopressin là rất ít. Phù niêm và suy thượng thận đều làm giảm khả năng bài tiết nước tự do bằng cơ chế thận. Sự xuất hiện đồng thời của một trong hai bệnh này với bệnh đái tháo nhạt trung ương (có thể xảy ra với khối u vùng dưới đồi hoặc tuyến yên) có thể làm giảm lượng lớn nước tiểu, do đó che lấp các triệu chứng của bệnh đái tháo nhạt. Điều trị thay thế cho sự thiếu hụt tuyến yên trước, đặc biệt là glucocorticoid, sau đó có thể gây ra sự bài tiết nước tiểu loãng và lớn đột ngột. Tương tự như vậy, sự khởi phát của suy giáp hoặc suy thượng thận khi đang mắc đái tháo nhạt có thể làm giảm nhu cầu thay thế vasopressin và trong một số trường hợp thậm chí có thể gây hạ natri máu. Bệnh đái tháo nhạt trung ương xảy ra phổ biến ở những bệnh nhân bị thiếu máu não nghiêm trọng và thường có biểu hiện chết não.
Bệnh đái tháo nhạt do thận: Bệnh đái tháo nhạt do thận gây ra do đột biến thụ thể vasopressin V2 hoặc kênh nước gây cảm ứng vasopressin - AQP2, hoặc do suy giảm hệ thống truyền tín hiệu liên kết hoạt hóa thụ thể V2 và AQP2. Đây là một bệnh hiếm gặp, hầu hết các trường hợp (> 90%) là do đột biến của thụ thể V2. Hơn 100 đột biến thụ thể V2 khác nhau đã được mô tả và có thể được phân loại thành nhiều loại khác nhau dựa trên sự khác biệt trong vận chuyển thụ thể đột biến đến bề mặt tế bào và sự gắn kết vasopressin hoặc kích thích của adenylate cyclase. Bởi vì gen mã hóa thụ thể V2 nằm trên nhiễm sắc thể X, đây là bệnh duy truyền trên gen lặn liên kết với nhiễm sắc thể X. Các triệu chứng chỉ được ghi nhận ở nam giới bị ảnh hưởng, thường có biểu hiện nôn mửa, táo bón, chậm phát triển, sốt và đa niệu trong tuần đầu tiên sau sinh. Tăng natri máu với nước tiểu nhược trương thường có. Kiểu hình tương tự ở dưới 10% bệnh nhân có đột biến của AQP2, nhưng vì gen AQP2 nằm trên nhiễm sắc thể 12, đột biến duy truyền trên gen lặn, nhiễm sắc thể thường; do đó tiền sử gia đình là chung cho nam và nữ. Đái tháo nhạt do thận cũng có thể mắc phải trong khi điều trị với một số loại thuốc như demeclocycline (có thể được sử dụng để điều trị bài tiết không thích hợp của vasopressin), lithium carbonate (được sử dụng để điều trị các rối loạn lưỡng cực) và fluoride (trước đây được sử dụng trong thuốc gây mê fluorocarbon), và từ những bất thường về điện giải như hạ kali máu nặng và tăng calci huyết. Tất cả các nguyên nhân gây ra đái tháo nhạt do thận mắc phải có chung đặc điểm là giảm tổng hợp và chức năng của AQP2 do giảm tín hiệu của vasopressin với thụ thể V2. Các bệnh khác của thận có thể gây đa niệu và không có khả năng cô đặc nước tiểu thứ phát để thay đổi lưu lượng máu tủy thận hoặc các rối loạn khác ức chế duy trì gradient nồng độ thẩm thấu cao trong tủy thận.
Bệnh đái tháo nhạt thai kỳ: Trong thai kỳ, có sự tăng chuyển hóa của vasopressin do cystine aminopeptidase (oxytocinase hoặc vasopressinase) , một loại enzyme làm giảm oxytocin và ngăn các cơn co tử cung sớm. Thông thường, điều này được bù trừ bằng cách tăng tổng hợp và tiết ra vasopressin. Hiếm khi, phụ nữ có sự điều hòa vasopressin bình thường mà tiến triển bệnh đái tháo nhạt là do tăng nồng độ vasopressinase rõ rệt. Một số bệnh nhân có tiền sản giật kèm theo, gan nhiễm mỡ cấp tính, và rối loạn đông máu, nhưng liên quan giữa đái tháo nhạt và những bất thường này chưa được xác định. Nói chung, đái tháo nhạt không tồn tại sau khi kết thúc thai kỳ và không tái phát trong thai kỳ bình thường sau đó. Đa niệu cũng có thể biểu hiện ở những bệnh nhân có dự trữ vasopressin hạn chế (đái tháo nhạt một phần trung ương) hoặc đáp ứng kém với vasopressin (đái tháo nhạt do thận bù trừ). Chỉ có thể điều trị trong thời kỳ mang thai và bệnh nhân thường trở lại chức năng cơ bản trước đó của mình mà không cần điều trị khi thai kỳ kết thúc. Một số ít trường hợp, đái tháo nhạt trung ương của một nguyên nhân khác đầu tiên trở nên có triệu chứng trong khi mang thai và vẫn tồn tại sau đó.
Uống nhiều tiên phát: Lượng nước uống quá nhiều cũng gây ra tiểu nhiều với nước tiểu nhược trương, và khát nhiều. Rối loạn này phải được phân biệt với các nguyên nhân khác của bệnh đái tháo nhạt. Mặc dù chức năng thận và tuyến yên bình thường, bệnh nhân bị rối loạn này thường có nhiều triệu chứng của cả hai bệnh đái tháo nhạt trung ương (bài tiết vasopressin bị ức chế do giảm thẩm thấu huyết tương) và đái tháo nhạt do thận (biểu hiện thận AQP2 giảm do nồng độ vasopressin huyết tương bị ức chế ). Uống nhiều tiên phát đôi khi do một bệnh tâm thần nghiêm trọng như tâm thần phân liệt, hưng cảm, hoặc rối loạn ám ảnh cưỡng chế, trong trường hợp này nó được gọi là uống nhiều tâm thần. Những bệnh nhân này thường không khát thực sự và triệu chứng uống nhiều của họ là cho những động cơ kỳ lạ, chẳng hạn như cần phải làm sạch cơ khỏi các chất độc. Tỷ lệ mắc bệnh tại các bệnh viện tâm thần có thể lên đến 40%, và không có lời giải thích rõ ràng nào cho uống nhiều. Uống nhiều tiên phát cũng có thể do sự bất thường trong việc kiểm soát cơn khát trong điều hòa áp suất thẩm thấu. Những bệnh nhân này không có bệnh lý tâm thần và uống nhiều vì luôn có cảm giác khát. Tình trạng này thường là vô căn, nhưng cũng có thể thứ phát do tổn thương cấu trúc hữu cơ ở vùng dưới đồi giống với tổn thương gây ra đái tháo nhạt trung ương, như neurosarcoidosis của vùng dưới đồi, viêm màng não lao, đa xơ cứng, hoặc chấn thương. Do đó, tất cả bệnh nhân uống nhiều nên được đánh giá với hình ảnh cộng hưởng từ (MRI) của não trước khi kết luận triệu chứng này là do nguyên nhân tự phát hoặc tâm thần. Uống nhiều tiên phát cũng có thể do các bệnh hoặc các loại thuốc gây khô miệng, hoặc do bất kỳ rối loạn ngoại vi nào gây ra sự gia tăng đáng kể của renin hoặc angiotensin. Cuối cùng, uống nhiều tiên phát đôi khi gây ra bởi các bác sĩ, điều dưỡng, hoặc người chăm sóc sức khỏe, những người khuyến cáo một lượng dịch cao giá trị trong một bệnh lý nào đó (ví dụ, sỏi thận tái phát) hoặc lý do sức khỏe không có căn cứ. Những bệnh nhân này không có dấu hiệu của bệnh tâm thần, nhưng họ cũng không khát và thường tiểu nhiều là do thói quen từ nhiều năm tuân thủ chế độ uống nhiều. Các nghiên cứu ở những bệnh nhân này nói chung là bình thường, mặc dù nồng độ natri trong huyết thanh đôi khi ở mức bình thường thấp, và acid uric thấp hơn ở những bệnh nhân đái tháo nhạt.
Chẩn đoán:
Chẩn đoán bệnh đái tháo nhạt nên được xem xét ở tất cả các bệnh nhân có đa niệu đáng kể, được xác định lượng nước tiểu lớn hơn 50mL/kg/ngày. Mặc dù đái nhiều thứ phát do tăng đường huyết, tổn thương thận là nguyên nhân lâm sàng phổ biến có thể gây đa niệu; tiền sử bệnh tiểu đường, nước tiểu đẳng trương, và các xét nghiệm lâm sàng thông thường phân biệt các rối loạn này với bệnh đái tháo nhạt. Đái tháo nhạt được chẩn đoán khi độ thẩm thấu nước tiểu là thấp không tương xứng với độ thẩm thấu huyết tương cao kết quả của nồng độ natri huyết thanh tăng lên. Những tiêu chuẩn này đôi khi xuất hiện cùng nhau ở lần kiểm tra đầu tiên, đặc biệt trong trường hợp đái tháo nhạt cấp tính xảy ra sau chấn thương hoặc phẫu thuật mad lượng dịch bù không đầy đủ. Ở những bệnh nhân tăng natri máu và nước tiểu nhược trương với chức năng thận bình thường, người ta chỉ cần dùng một chất chủ vận vasopressin để phân biệt bệnh đái tháo đường trung ương, trong đó thận bình thường đáp ứng bằng cách giảm thể tích nước tiểu và tăng độ thẩm thấu nước tiểu, đái tháo nhạt do thận, đáp ứng thận bất thường được nhận thấy. Đôi khi ở trạng thái hậu phẫu, sự bài tiết nước tiểu loãng xảy ra do sự giữ nước trong suốt quá trình phẫu thuật. Vasopressin thường được tiết ra để đáp ứng với stress của phẫu thuật, dẫn tới dịch truyền tĩnh mạch trong suốt quá trình được giữ lại. Trong thời gian phục hồi, nồng độ vasopressin giảm và sự bài tiết chất lỏng lưu giữ xảy ra. Trong trường hợp này, mức natri huyết thanh hầu như luôn luôn bình thường; tuy nhiên, nếu bổ sung dịch để phù hợp với lượng nước tiểu, đa niệu dai dẳng có thể bị nhầm lẫn với bệnh đái tháo nhạt. Trong tình huống này, bác sĩ nên giảm lượng dịch bù vào và theo dõi lượng nước tiểu và nồng độ natri huyết thanh. Nếu lượng nước tiểu giảm và natri huyết thanh vẫn bình thường, không cần điều trị; nếu natri huyết thanh tăng cao hơn mức bình thường và nước tiểu vẫn còn nhược trương, thì bệnh đái tháo nhạt có thể xảy ra và đáp ứng với chất chủ vận vasopressin có thể xác định được loại (trung ương hay do thận). Hầu hết các bệnh nhân đái tháo nhạt ngoại trú đều không tăng natri máu, bởi vì uống nhiều phản ứng do khát thường đủ để duy trì cân bằng nước. Thay vào đó, họ có đa niệu, uống nhiều và mức natri bình thường. Ở những bệnh nhân này, xét nghiệm thêm là cần thiết, đo nồng độ vasopressin huyết tương hoặc thử đáp ứng với thuốc chủ vận vasopressin. Thử nghiệm được mô tả tốt nhất là WDT (water deprivation test), cần được thực hiện dưới sự kiểm soát trong bệnh viện hoặc khu vực ngoại trú được trang bị phù hợp. Thời gian thử nghiệm chính xác tùy thuộc vào các triệu chứng của bệnh nhân. Nếu bệnh nhân đa niệu trong đêm, tốt nhất là bắt đầu thử nghiệm trong ngày vì bệnh nhân có thể bị mất nước quá mức qua đêm. Tuy nhiên, nếu bệnh nhân chỉ có hai hoặc ba tiểu đêm mỗi đêm, tốt nhất là bắt đầu thử nghiệm vào buổi tối để phần lớn mất nước xảy ra khi bệnh nhân đang ngủ. Trong cả hai trường hợp, bệnh nhân được cân khi bứt đầu test và không được dùng thêm bất gì loại dịch nào sau đó. Thể tích và độ thẩm thấu của nước tiểu được đo lại và bệnh cân được can lại sau mỗi lít nước tiểu. Khi 3 mẫu nước tiểu liên tiếp có độ thẩm thấu khác nhau không quá 10% và bệnh nhân mất ít nhất 2% trọng lượng cơ thể, lấy mẫu máu để đo độ thẩm thấu huyết thanh, natri và vasopressin huyết tương. Bệnh nhân sau đó được cho 2µg desmopressin tiêm tĩnh mạch hoặc tiêm bắp và quan sát thêm 2 giờ nữa. Người lớn với tiết vasopressin bình thường, độ thẩm thấu nước tiểu của họ lớn hơn 800mOsm/kg H2O và tăng dưới 10% độ thẩm thấu nước tiểu khi đáp ứng với desmopressin. Bệnh nhân đái tháo nhạt trung ương hoàn toàn nước tiểu cô đặc tối thiểu với mất nước, và độ thẩm thấu nước tiểu tăng đáng kể (thường là> 50%) khi đáp ứng với desmopressin. Bệnh nhân đái tháo nhạt do thận thường sự cô đặc nước tiểu không tăng khi tiêm desmopressin, mặc dù trong một số trường hợp mắc bệnh đái tháo nhạt do thận, một số tăng cô đặc nước tiểu (nhưng nói chung <10%) có thể xảy ra. Đái tháo nhạt do thận được phân biệt tốt nhất với đái tháo nhạt trung ương khi đo vasopressin trong huyết tương; nồng độ vasopressin trong huyết tương tăng lên trong trường hợp đái tháo nhạt do thận, đặc biệt là sau khi mất nước. Ở những bệnh nhân đái tháo nhạt một phần trung ương và bệnh nhân đa niệu tiên phát, nước tiểu thường được cô đặc một phần để đáp ứng với tình trạng mất nước, nhưng không cô đặc ở mức tối đa của một người bình thường. Nồng độ vasopressin giảm mạn tính làm giảm tổng hợp các kênh nước AQP2, và thể tích nước tiểu lớn, bất kể nguyên nhân nào, gây mất dần các gradient thẩm thấu ở tủy - yếu tố quyết định sự cô đăc tối đa nước tiểu. Khi dùng desmopressin, bệnh nhân đái tháo nhạt một phần trung ương có tăng độ thẩm thấu nước tiểu (thường > 10% nhưng <50%), trong khi hầu hết bệnh nhân bị đa niệu tiên phát không tăng thêm (tức là <10%). Tuy nhiên, độ tin cậy phân biệt giữa hai loại rối loạn này bằng thử nghiệm WDT chưa phải là tối ưu. Một số bệnh nhân bị đái nhiều tiên phát có thể không bị mất nước nhiều đủ để tiết ra vasopressin tối đa và do đó độ thẩm thấu nước tiểu tăng khi đáp ứng với desmopressin. Ngoài ra, một số bệnh nhân bị đái tháo nhạt một phần trung ương có thể bị mất nước đủ mà sự cô đặc tối đa của nước tiểu của họ đạt được trong quá trình thử nghiệm, và không được cô đặc hơn nữa khi có desmopressin. Nồng độ vasopressin huyết tương ở cuối tình trạng mất nước giúp phân biệt tốt hơn giữa hai loại rối loạn này, nhưng chỉ ở nồng độ natri huyết thanh cao (tức làm>145mmol/L). Do đó, một số nhà nghiên cứu đề nghị truyền một lượng nhỏ dung dịch natri clorua (3%) để đạt được nồng độ này. Định lượng chuỗi C-terminal của vasopressin prohormone copeptin có thể là một biện pháp thay thế để đo vasopressin được tiết ra. Trong một số trường hợp khó, đáp ứng với điều trị bằng thuốc chủ vận vasopressin có thể là một trợ giúp hữu ích để chẩn đoán. Nếu giảm đa niệu và khát với nồng độ natri huyết thanh bình thường được duy trì, chẩn đoán bệnh đái tháo nhạt trung ương một phần là có khả năng; tuy nhiên, nếu đa niệu vẫn còn và hạ natri máu tiến triển, chẩn đoán tiểu nhiều tiên phát.
Chẩn đoán bệnh học: Nếu xét nghiệm WDT xác nhận rằng tiết không đầy đủ vasopressin là nguyên nhân gây ra đa niệu, nguyên nhân cơ bản phải được xác định. MRI vùng dưới đồi-tuyến yên là công cụ chẩn đoán quan trọng nhất trong những trường hợp này. Ba vùng cần quan tâm là vùng gần trên yên của vùng dưới đồi, cuống yên, và tuyến yên sau trong vùng hoành yên. Hầu hết các khối u phát triển chậm giới hạn trong tuyến yên không gây ra đái tháo nhạt. Để gây ra đái tháo nhạt trung ương, các khối u ở vùng dưới đồi ngay phía trên tuyến yên phải đủ lớn để phá hủy 80 đến 90% tế bào tiết vasopressin hoặc nằm ở nơi mà các đường dẫn truyền của bốn nhóm hạt nhân hội tụ ở gốc cuống yên, trên hoành yên. Các khối u nguyên phát, đặc biệt là u ác tính và u tế bào mầm, các khối u di căn, và các bệnh thâm nhiễm cũng có thể gây ra đái tháo nhạt do xâm nhập vào cuống yên, sau đó phát triển (>2 mm) trên MRI. Trên MRI T1, vasopressin và oxytocin được lưu trữ trong các hạt thần kinh ở tuyến yên sau được hình dung như là một điểm sáng ở hoành yên. Hầu hết, nhưng không phải tất cả các đối tượng bình thường đều có điểm sáng này (nó vắng mặt thường xuyên hơn ở bệnh nhân cao tuổi và mất nước); trong hầu hết nhưng không phải tất cả bệnh nhân bị đái tháo nhạt do trung ương, điểm sáng vắng mặt. Sự dày lên của cuống yên và mất điểm sáng đặc biệt gợi ý u vùng dưới đồi. Khối u gây ra bệnh đái tháo nhạt trung ương thường là những khối u nội sọ tiên phát lành tính như u sọ hầu, u màng não thất (u tế bào mầm trên hố yên), và u nhú phát sinh trong não thất III. Các khối u tiên phát của tuyến yên trước gây ra bệnh đái tháo nhạt chỉ khi có phần lan rộng trên yên đáng kể. Tuy nhiên, những tổn thương trong tuyến yên phát triển nhanh chóng, như di căn từ ung thư phổi, vú và u ác tính hoặc xuất huyết u tuyến yên, có thể gây đái tháo nhạt do không có đủ thời gian cho các sợi trục tế bào tiết vasopressin thích nghi bằng cách giải phóng vasopressin từ vùng dưới đồi. Di căn đến vùng dưới đồi cũng có thể phá hủy đường dẫn truyền trên thi – tuyến yên và gây ra đái tháo nhạt. Bệnh u hạt, chẳng hạn như Langerhans, sarcoidosis, lao, và thâm nhiễm bạch cầu và u lympho của vùng dưới đồi, có thể gây ra đái tháo nhạt do phá hủy các tế bào tiết vasopressin. Ở những bệnh nhân như vậy, chẩn đoán thường được nghi ngờ trên cơ sở biểu hiện ngoại vi của các bệnh tương ứng. Khi nghi ngờ bệnh lý hệ thần kinh trung ương nhưng không chẩn đoán được bằng MRI hoặc khám lâm sàng, dịch não tủy thể hữu ích trong việc xác định các tế bào khối u, các dấu hiệu của khối u hoặc quá trình viêm (ví dụ, tăng enzyme angiotensin-converting với neurosarcoidosis, nồng độ β-HCG cao với u tế bào mầm). Nghiên cứu tiền sử gia đình về đái tháo nhạt với xét nghiệm di truyền đối với các đột biến di truyền trong các gen thụ thể vasopressin hoặc vasopressin tùy thuộc vào vị trí khiếm khuyết.
Điều trị
Bệnh đái tháo nhạt trung ương: Tác nhân điều trị tốt nhất trong đái tháo nhạt trung ương là chất chủ vận vasopressin - desmopressin. Desmopressin khác với vasopressin ở chỗ nhóm amin của cystine N-terminal đã được loại bỏ để kéo dài thời gian tác dụng, và d -arginine đã được thay thế cho l-arginine ở vị trí 8 để giảm tác dụng giãn mạch. Ở liều điều trị, tác nhân này hoạt động chủ yếu trên các thụ thể V2 hoặc các receptor chống lợi niệu, với tác động tối thiểu ở các thụ thể V1a hoặc thụ thể áp lực. Desmopressin có sẵn dưới dạng viên nén 0,1 hoặc 0,2mg cho uống và trong bình xịt cung cấp liều cố định 10µg trong 100µL hoặc một chai 50 đến 200µL (5 đến 20µg) xịt mũi. Khi bắt đầu điều trị, tốt nhất là bắt đầu với liều thấp (ví dụ, một nửa viên thuốc 0,1mg, 5µg bằng ống xịt mũi, hoặc một lần phun 100µL/10µg) trước khi đi ngủ để cho bệnh nhân ngủ qua đêm, và sau đó xác định thời gian tác dụng bằng cách định lượng nước tiểu vào ngày hôm sau. Thời gian tác dụng của một liều duy nhất thay đổi từ 6 đến 24 giờ, nhưng ở hầu hết bệnh nhân đáp ứng điều trị tốt có thể đạt được trong lịch trình mỗi 12 giờ để xịt mũi hoặc lịch 8 - 12 giờ đối với viên uống. Desmopressin cũng có sẵn để sử dụng tiêm trong lọ 1ml (4µg/mL). Đường tiêm đặc biệt hữu ích sau phẫu thuật. Ở những bệnh nhân nhập viện, một số bác sĩ thêm vasopressin trực tiếp vào dung dịch tinh thể truyền 0,25 - 2,7mIU/kg/giờ. Với bất kỳ cách dùng desmopressin nào, nồng độ natri huyết thanh nên được theo dõi thường xuyên để tránh hạ natri máu.
Rối loạn chức năng osmoreceptor: những bệnh nhân này đáp ứng desmopressin như bệnh nhân đái tháo nhạt trung ương. Tuy nhiên, dokhông có cam giác khát nên thường không đủ dịch để duy trì độ thẩm thấu huyết tương bình thường. Do đó, họ phải được cung cấp một lượng dịch mỗi 24 giờ để duy trì nồng độ natri huyết thanh bình thường và độ thẩm thấu huyết tương. Điều này phải được cá nhân hóa cho từng bệnh nhân vì quá nhiều dịch kết hợp với desmopressin có thể gây hạ natri máu nặng. Ước lượng lượng dịch đưa vào dựa trên trọng lượng cơ thể, nhưng cũng thường xuyên theo dõi nồng độ natri trong huyết thanh.
Đái tháo nhạt do thận: Mặc dù hầu hết bệnh nhân bị đái tháo nhạt do thận không đáp ứng với desmopressin, cũng có một số nhỏ có đáp ứng một phần với liều cao hơn (ví dụ, từ 10 đến 20µg tiêm dưới da hoặc xịt mũi). Đối với phần lớn bệnh nhân không có đáp ứng với desmopressin, một số thuốc đường uống cũng rất hữu ích trong điều trị đái tháo nhạt do thận. Thuốc lợi tiểu thiazide gây giảm natri và giảm lượng nước tiểu bằng cách tăng tái hấp thu ở ống lượn gần của cầu thận lọc. Các chất ức chế tổng hợp prostaglandin (ví dụ, indomethacin) ngăn chặn hoạt động của prostaglandin E để ức chế hoạt động của vasopressin trên thận. Thuốc ức chế men tổng hợp chlorothiazide, amiloride và prostaglandin có tác dụng làm giảm đa niệu trong bệnh đái tháo nhạt do thận. Tuy nhiên, không có tác nhân nào trong số này được Cơ Quan Quản Lý Thực Phẩm và Dược Phẩm Hoa Kỳ phê duyệt để điều trị đái tháo nhạt; do đó, bác sĩ kê toa nên biết về các độc tính tiềm ẩn và các tác dụng phụ. Trong trường hợp đái tháo nhạt do thận gây ra bởi thuốc, liệu pháp trực tiếp nhất là ngưng thuốc, nếu có thể. Triệu chứng của đái tháo nhạt do thận thường được điều trị bằng thuốc lợi tiểu thiazide, được tăng cường bằng cách dùng đồng thời thuốc lợi tiểu amiloride giữ kali. Amiloride có thể đặc biệt có ích trong trường hợp đái tháo nhạt do thận gây ra bởi lithium, bởi vì thuốc làm giảm sự xâm nhập của lithium vào các tế bào trong ống lượn xa. Khi thuốc lợi tiểu được sử dụng để điều trị bệnh đái tháo nhạt do thận, cần chú ý đặc biệt đến khả năng mất nước gây ra có thể làm tăng nồng độ của những thuốc khác.
Đái tháo nhạt thai kỳ: Trong khi mang thai, vasopressinase làm tăng sự chuyển hóa của vasopressin nhưng không làm giảm desmopressin, do đó desmopressin là thuốc được lựa chọn cho những bệnh nhân này. Các hoạt động vasopressinase giảm xuống vài tuần sau khi sinh, và bệnh nhân khởi phát bệnh đái tháo nhạt một phần trong thai kỳ có thể hết triệu chứng sau khi sinh. Một lợi thế bổ sung của desmopressin là nó ít tác động trên các thụ thể oxytocin của tử cung. Trong thời kỳ mang thai, độ thẩm thấu huyết tương bình thường giảm khoảng 10mOsm/kg H2O do thay đổi natri huyết thanh, vì vậy bệnh nhân mang thai đái tháo nhạt chỉ cần đủ desmopressin để duy trì natri huyết thanh ở mức thấp hơn này.
Một số tình huống đòi hỏi sự chú ý đặc biệt trong khi điều trị. Hiếm khi, nếu bệnh nhân đái tháo nhạt không thể uống hoặc được cho dịch ưu trương, tăng natri máu nặng có thể tiến triển. Cân bằng độ thấm thấu với nước trong tế bào của neuron và tế bào thần kinh đệm gây teo não. Não nằm trong hộp sọ, và khi não co lại, lực kéo trên mạch máu của hệ thần kinh trung ương có thể gây vỡ mạch máu và xuất huyết dưới màng nhện hoặc xuất huyết nội sọ. Nếu tăng natri máu kéo dài trong một thời gian dài, các neuron thích nghi bằng cách tạo ra các chất thẩm thấu hữu cơ, làm hạn chế sự teo não. Một khi sự thích ứng này xảy ra, sự giảm thẩm thấu quá nhanh trong dịch ngoại bào sẽ tạo ra sự dịch chuyển nước vào não và gây phù não. Trong tình huống này, desmopressin có thể được dùng để chống lợi niệu liên tục, và lượng nước đưa ra có thể được điều chỉnh để giảm độ thẩm thấu không quá 12mEq/L sau mỗi 24 giờ. Sau phẫu thuật hoặc sau chấn thương đầu, đái tháo nhạt có thể thoáng qua và nhu cầu điều trị duy trì lâu dài không được thiết lập ngay.
Tiên lượng:
Tiên lượng của bệnh đái tháo nhạt được điều trị đúng là rất tốt. Nếu đái tháo nhạt do thận được chẩn đoán và điều trị sớm, vôi hóa nội sọ và chậm phát triển tâm thần không xảy ra. Khi bệnh đái tháo nhạt là thứ phát sau một bệnh trước, bệnh đó thường xác định tiên lượng cuối cùng. Trong một số tình huống lâm sàng cụ thể, diễn tiến bệnh sẽ khác nhau và đặc trưng. Bệnh đái tháo nhạt sau phẫu thuật hoặc chấn thương vùng tuyến yên thần kinh có thể xảy ra theo nhiều hướng khác nhau. Ở một số bệnh nhân, đa niệu bắt đầu từ 1 đến 4 ngày sau chấn thương và tự hồi phục. Một số ít khác, đái tháo nhạt cố định và kéo dài vô thời hạn. Đáng chú ý, người ta có thể nhìn thấy một phản ứng "3 pha" (triphasic) đã được mô tả sau khi cắt cuống yên. Giai đoạn đầu của bệnh đái tháo nhạt là do sốc trục và mất chức năng của các tế bào thần kinh bị tổn thương. Giai đoạn này kéo dài vài giờ đến vài ngày và sau đó là giai đoạn thứ hai, giai đoạn chống bài niệu do sự giải phóng không kiểm soát được của vasopressin từ tuyến yên sau bị thoái hóa hoặc từ các nơron bị cắt đứt còn lại. Bù dịch quá mức trong giai đoạn thứ hai này không ngăn chặn được sự tiết vasopressin không kiểm soát từ tuyến yên thần kinh bị tổn hại và có thể dẫn đến hạ natri máu. Kháng lợi niệu có thể kéo dài 2 đến 14 ngày, sau đó bệnh đái tháo nhạt tái phát sau khi suy giảm vasopressin từ tuyến yên sau thoái hóa (giai đoạn thứ ba). Hạ natri máu thoáng qua hoặc đái tháo nhạt đã được báo cáo sau phẫu thuật cắt xương bướm với u tuyến yên. Khi sự thiếu hụt vasopressin xuất hiện trong hơn một vài tuần, sẽ hiếm khi cải thiện, ngay cả khi nguyên nhân cơ bản của sự phá hủytuyến yên thần kinh được loại bỏ. Mặc dù bệnh đái tháo nhạt có thể hồi phục vài tuần sau phẫu thuật là ít phổ biến, và không phổ biến sau 1 năm đái tháo nhạt liên tục, vẫn có các trường hợp phục hồi được ghi nhận 10 năm sau khi các triệu chứng khởi đầu được báo cáo. Sự trở lại tiềm tàng của chức năng là một lý do để có thể giữ lại điều trị trong thời gian lâu dài. Bệnh đái tháo nhạt không nên được coi là vô căn cho đến ít nhất 4 năm theo dõi. Trong khoảng thời gian này, chụp cắt lớp vi tính hàng năm hoặc MRI được chỉ định để tìm một khối u hoặc sự thâm nhiễm có thể chưa được phát hiện tại lần kiểm tra ban đầu.
Tài liệu tham khảo: Lee Goldman, Goldman-Cecil Medicine 25th edition, 2016.
- 17/07/2018 08:03 - Sơ cứu người bệnh bị bỏng điện
- 17/07/2018 07:58 - Chăm sóc bệnh nhân hậu phẫu thay khớp gối/thoái hó…
- 17/07/2018 07:47 - Tổng quan những quan điểm hiện nay về điều trị trậ…
- 14/07/2018 12:58 - Tổn thương Syndesmosis
- 05/07/2018 10:42 - Cập nhật dự phòng ung thư cổ tử cung
- 04/07/2018 11:07 - Chế độ ăn ở một số bệnh lý
- 04/07/2018 10:55 - Bệnh lý võng mạc đái tháo đường
- 25/06/2018 11:00 - Những hướng dẫn của Hiệp hội thấp khớp Anh quốc về…
- 25/06/2018 10:37 - Cấp cứu hạ đường huyết
- 19/06/2018 04:37 - Vai trò của Progesterone trong duy trì thai kỳ









